Leserbrev, debatt, kronikk: Hvor lenge skal den velmenende formynderstat fortsette å legitimere tortur i psykiatrien?
Walter Keim, pensjonert høyskolelektor
Almbergskleiva 64
6657 Rindal, 25.5.2017 [oppdatert]
Rethinking
Antipsychotics Recovery Rates and Long-term Outcomes for Unmedicated
Patients with Schizophrenia Spectrum Disorders (pdf):
video Robert
Whitaker, February 2017
Norge bør sørge for
at politiet og relevant helsepersonell får
opplæring i Torturkonvensjonen. FNs
komité mot tortur 2012
CAT/C/NOR/CO/6-7:
http://www.fn.no/Tema/Menneskerettigheter/Norge-og-menneskerettighetene/Tortur.
Åpent
brev til Kunnskapssenteret,
Folkehelseinstituttet
og Legemiddelverket om
kunnskapsgrunnlaget medisinfri behandling [tilføyet]
Kopi:
Ingrid
Melle, Jan Olav Johannessen ansvarlig for psykoseretningslinjene
Det refereres til rapporten "Svakt kunnskapsgrunnlag for «need-adapted»- og «open-dialogue»-behandling ved psykose". Konklusjonen skal belyses med evidens og resultater fra det virkelige liv.
Diskusjonen om medisinfri behandling har vært ideologisk preget. Medisinsk redaktør i Tidsskrift for Den norske legeforening Kjetil Slagstad (Diskusjonen om medisinfrie tilbud innen psykisk helsevern handler om hva psykiatri er – og hva det bør være), Sami Timimi og Peter Gøtzsche pekte forgjeves på evidens for medisinfri behandling.
En litteraturgjennomgang fra 2012 av effektstudier av «need-adapted»- og «open-dialogue»-behandling for personer med psykose, avdekket ingen gode effektstudier.
Artkkelen «Gromer J. Need-adapted and open-dialogue treatments: Empirically supported psychosocial interventions for schizophrenia and other psychotic disorders» Ethical Human Psychology and Psychiatry, Volume 14, Number 3, 2012 ble festet liten lit til.
I tillegg er det på samme siden en rapport med 128 studier, derav 41 for schizofreni eller schizoaffektiv lidelse og 7 for psykoser:
Fønhus MS, Fretheim A, Johansen M. Medikamentfrie tiltak i psykisk helsevern. Notat fra 2016. Oslo: Folkehelseinstituttet, 2016.
[Studiene Alvarez-Jimenez et al. 2011, Gromer 2012, Hutton og Taylor 2014, Turner et al. 2014 er eksempler som omfatter medisinfri behandling for psykoser. Gorczynski og Faulkner 2010, Jauhar et al. 2014, Wykes et al. 2011 er flere eksempler av studier som omfatter medisinfri behandling for schizofreni. Disse studiene var grunnlag for min samling «Sammenlikning av evidens for nevroleptika og medisinfri behandling».]
Studiene ble ikke vurdert, men en kort blikk og overfladisk vurdering viser mange positive resultater, delvis sammenlikninger med «standard care» f. eks. effekt NNT=5, 6, 5-7, 6-8, 7, 8, 9.
[Denne studien ble underkjent uten spesifikk begrunnelse: Lehtinen et al. 2000 compares «Family Intervention ( 'need-specific Finnish model') vs Family Intervention plus Medications» Quasi-Experimental. Mean Effect Size (r) = 0.16 in favour of family intervention only.
Studien er fra 2012 og sier: «Vi har for eksempel ikke undersøkt om det er tilkommet nyere og bedre studier de siste årene.»
Imidlertid har det
blitt presentert har i Scientific
Symposium. Pharmaceuticals – risks and alternatives. The 15th
of October 2016 in Gothenburg (13) blitt
presentert resultater som viser at Open dialogue firedobler
recovery, reduserer schizofreni per år til en tiendedel og
uføretrygd/sykdom reduseres til en tredjedel. Recovery økes fra 8,1
til 20% i standard behandling til mer enn 80% i Open dialogue.
Jaakko
Seikkula et al 2010 (Journal Psychosis Volume 3, 2011 - Issue 3)
fant mer enn 80%
recovery langtids effekt for første episode psykotiske pasienter
behandlet med «Open Dialogue Therapy» i Western Lapland: Dette
viser fordelene ved å bruke ikke mye medisiner støttet av
psykososial omsorg. 19 % var uføretrygdet eller syk etter 5 år med
17% på nevroleptika (Scientific
Symposium). Med 75% på nevroleptika etter
gjeldene retningslinjer var 62 % uføretrygdet eller syk etter 5
år (13). Sammenliknet med Open dialogue tilsvarer det omtrent 40 %
økning i uføretrygd/sykdom. Forekomsten av psykoser ble redusert
fra 33 til 2 per 100
000 innbyggere per år (13).]
Her skal «need-adapted»- og «open-dialogue» behandling utvides til å omfatte all medikamenfri behandling. Videre inkluderes Council of Evidence-based Psychiatry (deltagende er bl. a. Prof Peter Gøtzsche (9, 10) Professor Sami Timimi, Robert Whitaker) som ble opprettet 2014 med nyere evidensbesert forskning om effekten av antipsykotika behandling og fokus på «recovery» (tilfriskning). Dette danner så grunnlag av vurderingen av effekten av medisinfri og behandling med antipsykotika. Dermed sammenliknes standardbehandling direkte med medisinfri. Motstanden mot medisinfri behandling skal analyseres.
Denne utvidelsen av problemstillingen fører til anbefalingen:
Medisinfri behandling har sammenlignbar effekt allerede ved korttidsbehandling på gruppenivå
Medisinfri behandling viser sin styrke og er klart å foretrekke framfor svekking av recovery med langtidsbruk av antipsykotika
Når psykiatri bruker minimal antipsykotika som «Open dialogue» løftes recovery til 80% sammenliknet med mellom 8,1% og 20% for standard behandling ifølge Jaaskelainen et al. 2013
Open dialoue reduserte forekomsten av psykoser fra 33 til 2 per 100 000 innbyggere per år.
Nasjonale retningslinjer for psykoselidelser trenger en oppdatering for å bli evidensbasert og dermed faglig forsvarlig med hensyn til lang tids vedlikeholdsmedisinering
Det skal her først tas opp spørsmål som så besvares på basis av evidensbasert forskning, som er grunnlag for konklusjonen.
Spørsmål er:
Hvor stor er korttidseffekt av antipsykotika, dvs. symptomlindring?
Hvor stor er vedlikeholdseffekten med hensyn til tilbakefall?
Hva er langtidseffekten av antipsykotika med hensyn til recovery?
Hvilken effekt har medisinfri behandling for psykoser?
Er medisinfri behandling for psykoser faglig forsvarlig?
Den forskning som følger nedenfor kan sammenfattes slik:
Korttidseffekten på symptomlindring etter Paulsrud-utvalget er at «Antallet pasienter som må behandles for at en ekstra pasient skal oppnå bedring (NNT=Number Needed to Treat), er fra 5 til 10». Leucht et al. 2009 oppsummerer forskningen med NNT=6
Leucht et al. 2017 har funnet (“Sixty Years of Placebo-Controlled Antipsychotic Drug Trials in Acute Schizophrenia”) at 23% minus 14% placebo dvs. 9% for «god respons» når det gjelder symptomene på PANSS skalaen. Den effekten er NNT=10. For 20% «minimal» symptomreduksjon ble effekten 51% minus 30% placebo lik 21% dvs NNT=5.
Leucht et al 2012 behandler vedlikeholdsbehandling med nevroleptika. Studiene omfatter mellom 7 og 12 måneder. Resultatene for å hindre reinnleggelse er NNT=5 og konklusjonene er at mer "focus on outcomes of social participation and clarify the long-term morbidity and mortality".
Både korttids og langtidsforskning operer med at antipsykotika tas bort for «placebo-gruppen» dvs. «cold turkey» problematik. Derfor svekkes den allerede fra før små effekt
60 års forskning har ikke kunnet skaffe evidens for effekt av langtidsbruk av antipsykotika med radomiserte kontrollerte studier (1,2)
Andre studier (naturalistisk, kohort) viser at langtids vedlikeholdsbehandling over mange år med antipsykotika svekker recovery veldig (6, 7, 8 , 9)
Kognitiv terapi for schizofreni (Morrison et al. 2012 (NNT=2) har ingen evidensproblem men et implementeringsproblem (referanse A: Konferansen på Litteraturhuset 8. februar 2017, Whitaker 2011, Klingberg et al. 2012, Morrison et al. 2012, BPS 2014, Torgalsbøen 2016)
Den evidensbaserte konklusjon er derfor: Medisinfri behandling for psykoser har bedre kunnskapsgrunnlag og effekt enn nåværende behandling etter retningslinjene.
Det er dobbelmoral å avvise de framragende resultater av «Open dialogue» på basis av at det ikke finnes randomiserte kontrollerte studier som viser grunnene og så overse at de små korttidseffekter av antipsykotika er heller ikke ekte randominiserte kontrollerte studier, men seponeringsstudier, dvs. antipsykotika tas bort. For langtids vedlikehodsmedisineringen er situasjonen så kritisk at selv museumsvokterne innrømmer at det trengs mer forskning. Psykiatrien har i 60 år avvist ekte randomiserte kontrollerte langtidsstudier som uetisk. Derfor kan man ikke med sikkerhet fastslå hva som er årsaken til de dramatisk dårligere recovery resultater av standard behandling med antipsykotika etter standard retningslinjer. Psykiatriens fortelling at alt ble så mye bedre for pasientene på lang sikt etter innføring av psykofarmaka har alltid vært en myte. Studier i USA, Norge og andre land viser at utskrivning fra sykehus var høyere før innføring av psykofarmaka (J Cole, Psychopharmacology (1959): 142, 386-7. R. Warner, Recovery from Schizophrenia (1985): 74). Psykiatrien hold fast på denne myte selv om den har ingen støtte i forskning og viser en virkelighetsbrist når det gjelder å overse fakta som taler imot. Kunnskapssentret oppfordres å bygge sine konklusjoner på kunnskap framfor psykiatriens myter.
Gomers valgte studier sammenliknet «need-adapted»- og «open-dialogue» resultater med standardbehandling. Ingen randomiserte studier var med. Det ble festet liten lit til at han "konkluderer at «need-adapted» og «open-dialogue» gir like gode eller bedre resultater sammenliknet med standard behandling":
Alle vurderinger er gjort av en enkelt person uten noen form for etterprøving
Det er ikke brukt eksplisitte kriterier for å vurdere intern validitet i inkluderte studier
Det er ingen eksplisitt vurdering av intern validitet av inkluderte studier
Forfatterens konklusjoner går lenger enn det er grunnlag for i studiene som inngår i oversiktsartikkelen.
Diagnostisering har en lang tradisjon, men det har kommet stadig mer kritikk mot nytten av diagnostisering. Rosenhahn eksperimentet viser at psykiatriske diagnoser er ikke reliable. Professor Sami Timimi har undersøkt om det finnes evidens at diagnoser hjelper og kommet til at diagnostisering burde legges bort, da det ikke er tilstrekkelig evidens at det hjelper. Derfor er erfaringene fra somatikken med sikker diagnose ikke overførbart.
Det er framgang å fokusere på recovery. Dermed blir symptomer mindre vektlagt. Utgangspunkt er ikke lengre hva som er galt med pasienten (diagnose) men pasientens ressurser og ønsker og hvordan tilfriskning kan oppnås. At langtidsbruk av antipsykotika svekker recovery er blitt akseptert av ledende forskere. Mye tyder på et paradigmeskifte (3, 4, 6, 7). Dette må også føre til en oppdatering av nasjonale retningslinjer f. eks. for psykosebehandling for å bli forsvarlig iht. nyere forskning.
Motstanden mot medisinfri behandling er kunnskapsresistent på 3 punkter:
Det påstås at «det store flertallet av pasientene har nytte» av antipsykotika men det kvantifiseres ikke. At bare et mindretall «oppnår bedring» (symptomlindring) pga. medisin (NNT=5-10) underslås. Bare for et mindretall hindres tilbakefall dvs. vedlikeholdsbehandling. Recovery perspektiv mangler.
Svekking av recovery ved langtidsbruk av antipsykotika ignoreres og sees bort ifra.
Dokumentasjon av evidens for medisinfri behandling ignoreres.
Retningslinjene for psykoselidelser tar ikke tilstrekkelig hensyn til svekking av recovery ved langtids vedlikeholdsbehandling.
Som et ledd i gjennomføringen av pasientenes helsetjeneste har Helsedepartementet gitt et oppdrag for «Medikamentfri behandling for psykisk syke i alle helseregioner».
Norsk psykiatrisk forening har ikke tatt stilling men konservative psykiaterne har kritisert tilbudet som uetisk, antar at evidens mangler og at tilbudet er eksperimentelt. Dette synliggjør en konflikt i psykiatrien (2: Medisinsk redaktør i Tidsskrift for Den norske legeforening: «Diskusjonen handler om hva psykiatri er – og hva det bør være»). Det er ikke mellom hele psykiatrien og myndighetene. Røssberg og co. påstår: «Tiltaket er i ferd med å bli en parodi, da det er stor variasjon i hva folk ønsker og ingen krav til vitenskapelig begrunnelse. Hvert enkelt helseforetak oppretter nå sin versjon av et medikamentfritt tilbud.» Antipsykotika betegnes som effektiv behandling som reduserer selvmordsfare og fører til lavere dødelighet. Psykiatriens påstand «Det store flertallet av pasientene har nytte av antipsykotika fordi det bidrar til å gi symptomlette og bedre funksjonsevne.» (13. mars 2017. Tidsskr Nor Legeforen 2017) er ikke dokumentert. Hvor mye hjelper antipsykotika på lang sikt?
Vitenskapsjournalisten Robert Whitaker skriver om medisinfri behandling som «dør til revolusjon»: The Door to a Revolution in Psychiatry Cracks Open (4).
Påstandene om effekt for et flertall har ingen støtte i forskning. Tvert imot svekker langvarig bruk av antipsykotika recovery betydelig. Jaakko Seikkula et al 2010 (Journal Psychosis Volume 3, 2011 - Issue 3) fant 80% recovery langtids effekt for første episode psykotiske pasienter behandlet med «Open Dialogue Therapy» i Western Lapland (11): Dette viser fordelene ved å bruke ikke mye medisiner støttet av psykososial omsorg. 19 % var uføretrygdet eller syk etter 5 år med 17% på nevroleptika (Scientific Symposium). Med 75% på nevroleptika etter gjeldene retningslinjer var 62 % uføretrygdet eller syk etter 5 år (11). Sammenliknet med Open dialogue tilsvarer det omtrent 40 % økning i uføretrygd/sykdom.
Moilanen, Jääskeläinena and colleagues using data from the Northern Finland Birth Cohort Study viser en økning av uføretrygding fra 13% til 50% ved medisinering med antipsykotika.
Det må være frivillig informert samtykke å få fordelen av akutt symptomlindring som muligens betales med helseskade i det lange løp. Pasienter ønsker å bli frisk ikke å bli tvunget til å bli medikamentslaver (7, 9). Gøtzsche konkluderer i «Dødelig psykiatri og organiseret fornægtelse» 2015 at tvangsbehandling bør forbys.
Røssberg, Andreassen og Ilner har fått men valgte å ignore denne informasjon men ignorerer forskningen og resultateten
Pasienter møter i praksis følgende virkelighet:
mange blir ikke frisk selv etter mange års medisinering
faktisk lever mennesker med schizofreni ca. 20 år kortere enn andre. (Menn lever 27 og kvinner 24 år mindre ved Sandviken sykehus). Nesten alle blir behandlet med antipsykotika. (Responding to the Catastrophic Reduction of Psychiatric Patients’ Life Expectancy, blir keynote på WPA XVII World Congress of Psychiatry Berlin 2017)
«Brukerne påpeker at de trenger omsorg og aktiviteter fremfor medisiner.» (Delrapport I til sluttrapport for Prosjekt Kvalitetsforbedring gjennom brukererfaring). «Pasientene og personalet har ulikt syn på om medisiner er nødvendig. Et av stridstemaene mellom pasientene og de ansatte er om medisiner er en nødvendig del av behandlingen. Som regel mener personalet at en pasient må bruke nevroleptika, mens pasienten selv ikke ønsker det.» (5: Erfaringskompetanse.no 2012:3. Tvang i psykisk helsevern. Ansatte og misfornøyde brukeres ulike oppfatninger)
tvangen oppleves av noen som trauma, retraumatisering og overgrep. «(P)asienterfaringer (viser) at bruk av tvang kan oppleves som et sterkt traumatisk overgrep» (Helsedirektoratet: Kontroll av tvangsbruk i psykisk helsevern i 2015).I besøksrapporten av Sivilombudsmannens forebyggingsenhet mot tortur i Sørlandet sykehus, Kristiansand 7.-9. september 2015 står det: “Pasienter som var tvangsmedisinert hadde imidlertid stort sett negative opplevelser som blant annet ble beskrevet som «forferdelig», «grusomt», og «tortur».”
«Undersøkelser (se Hammervold, 2009 og Wynn, 2004) viser at ”brukernes opplevelser av belteleggingen er preget av systemets bruk av makt og pasientens sårbarhet der følelser som avmakt, ensomhet, redsel og retraumatisering blir beskrevet” (Norvoll og Husum, 2011, s. 23). For de som har opplevd overgrep tidligere, kan belteleggingen få svært negative konsekvenser i stedet for en positiv effekt, som de ansatte forventer.» (5: Erfaringskompetanse.no 2012:3. Tvang i psykisk helsevern. Ansatte og misfornøyde brukeres ulike oppfatninger)
I dagens Norge utføres rutinemessig tortur under påskudd av å være behandling. «De moderne konsentrasjonsleirene i den norske psykiatrien» (Kronikk Aftenbladet 08.JUN.2017)
ca. to tredjedeler av pasientene klager på tvangsvedtak
det finnes få alternativer: hovedsakelig valg mellom å ta medisin frivillig eller bli tvangsmedisinert
tvangspsykiatrien er et «rettssikkerhetsmessig katastrofeområde» (VG 24.11.16) angående beltelegging
Har pasientene en annen forståelse av effektiv behandling enn psykiaterne? Fra et pasientsynsvinkel er følgende forskning oppklarende:
Pasienter er opptatt av muligheten å bli frisk som måles best i «Number Needed to Treat» der 1 betyr at alle blir frisk, Paulsrud utvalgets konklusjoner er:
Kapitel 9.2.1 Effekt ved akutte psykotiske symptomer: «Antallet pasienter som må behandles for at en ekstra pasient skal oppnå bedring (NNT=Number Needed to Treat), er fra 5 til 10».
Kapitel 9.2.2 Effekt av vedlikeholdsbehandling: En meta-analyse av studier som sammenligner effekten av andregenerasjons antipsykotiske legemidler og placebo, konkluderer med at faren for tilbakefall blir redusert med omtrent 25 prosent. Det tilsier at man vil forhindre ett tilbakefall for hver fjerde pasient som blir behandlet i et år eller to.»
Leucht et al. 2009 har funnet at effekten er NNT=6 («41% responded to drug compared with 24% to placebo»). Molecular Psychiatry (2009) 14, 429–447. How effective are second-generation antipsychotic drugs? A meta-analysis of placebo-controlled trials).
Tvungen psykisk helsevern uten døgnopphold (TUD) brukes stadig mer. Ifølge Zinkler, Martin: Risikobasierte Allgemeinpsychiatrie : Wirkungen und Nebenwirkungen.Recht & Psychiatrie Jg. 32, 2014, Nr. 2, S. 64-68 : Tab., Lit. (2014) må 85 pasienter behandles for å hidre en innleggelse i sykehus.
Åpenbart må tvangsmedisinering pga. mangel på høy sannsynlighet forbys som Ketil Lund foreslår. «Dagens praksis med omfattende tvangsmedisinering av pasienter innen psykisk helsevern kan ut fra gjeldende kunnskapsgrunnlag ikke forsvares rettslig. Praksisen er i strid med loven og menneskerettighetene. For den psykisk syke pasienten er det en fundamental mangel på rettssikkerhet.»
Studier av korttidseffekt og vedlikeholdsmedisinering er ikke rene placebogrupper uten medisin, men placebogruppen er blant pasienter som har tatt psykofarmaka f. eks. et år og blir så tatt av medisinen, dvs. her vises avvenningssymptomer. Derfor er disse studiene ikke reelle. Derfor er disse studiene ikke reelle. Dermed blir Paulsruds utvalgets påståtte lave positive behandlingseffekter enda lavere muligens nullet ut.
Bola et al. Cochrane.org 2011 fant bare 5 studier som sammenlikner akutt antipsykotika behandling med placebo eller psykososial terapi. En av disse studie Rappaport et al 1978 fant at umedisinerte klarte seg bedre, bl. a. når det gjelder reinnleggelse: NNH 2.9 (NNH= number need to harm). Resultatet ble at det er for få studier for å dra konklusjoner.
TIPS (Tidlig intervensjon ved psykose) rapporterer i studien Bjornestad, Jone et al. 2017. "Antipsychotic treatment: experiences of fully recovered service users": "(b)etween 9 and 21% of service users with FEP achieve clinical recovery (Jaaskelainen et al., 2013)". 14 of the 20 weren't taking antipsychotics, and seven of the 14 refused medication at the outset.
Bjornestad, Jone et al. 2017 innrømmer at evidens for vedlikeholdsmedisinering mangler: «Due to the lacking long-term evidence base (Sohler et al. 2015)...» 14 av de 20 tok ikke antipsykotika, og syv av de 14 nektet medisinering i begynnelsen.
Etter Paulsrud utvalget i 2011 ble Council of Evidence-based Psychiatry opprettet 2014 med fokus «recovery» og ny forskning om langtidsvirkningene:
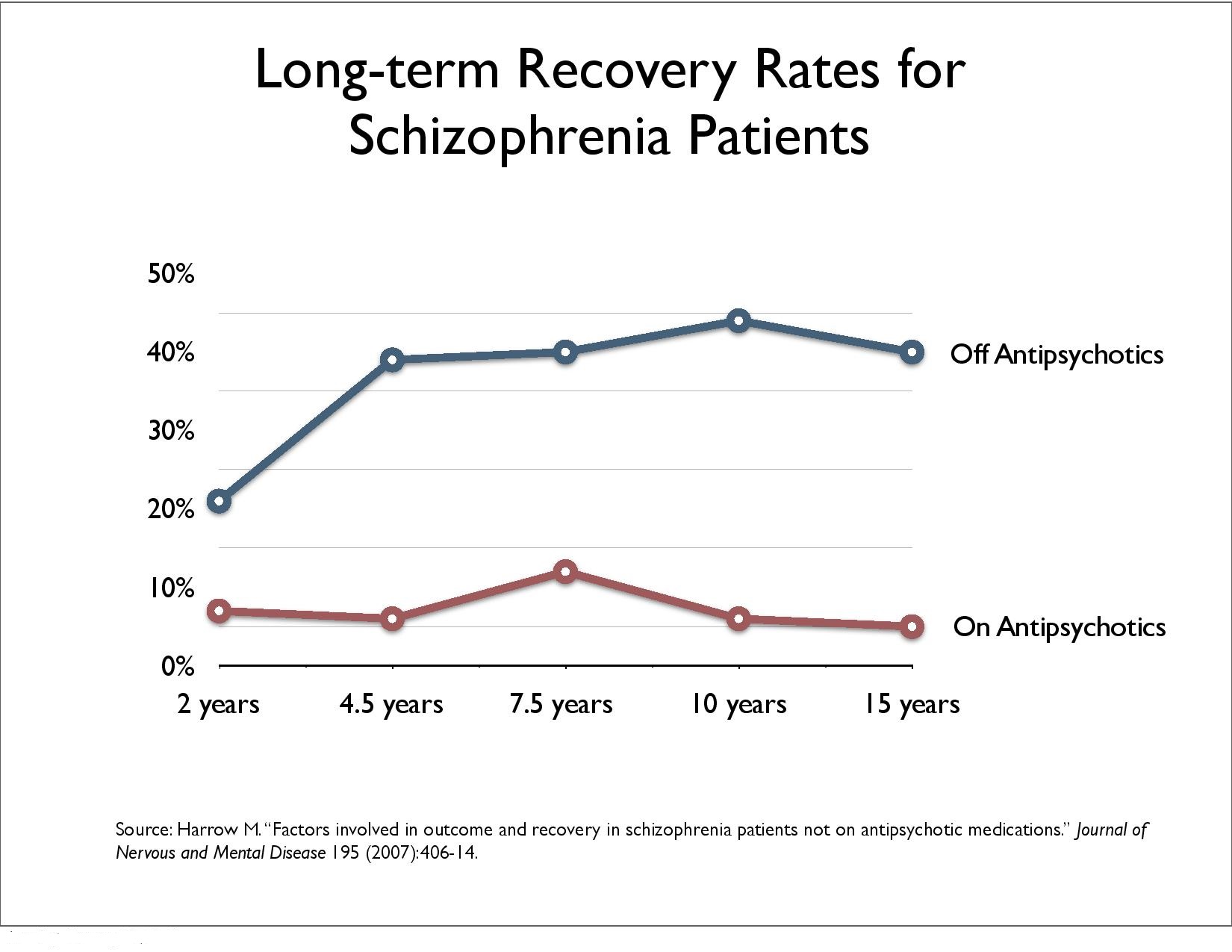
Martin Harrows langtidsstudie viser at pasienter med diagnose schizofreni underlagt medikamentfrie behandling klarer seg bedre i det lange løp dvs. 50% ble vesentlig bedre (høyere «recovery rate») etter 15 år sammenlignet med 5% som er langtidsmedisinert (se intervju med Robert Whitaker i Tidsskrift for Norsk Psykologforening, Vol 52, nummer 2, 2015, side 126-131). «(T)ilbakevending av symptomer etter seponering er en effekt av seponeringen, ikke (bare) en effekt av lidelsen.»
Wunderinks randomiserte studie replikerte resultatene (5) dvs. etter 7 år oppnår 40.4% recovery uten og 17.6% med antipsykotika.
Ifølge Regitze Sølling Wils et al 2017 oppnår 37 % av pasienter beskjeftigelse etter 10 år uten antipsykotika mens det er 16% som tar antipsykotika. Det er en kohortstudie.
Psykiatriske pasienter har ca. 25 år kortere levetid. Nyere forskning anbefaler redusert langtidsbruk av antipsykotika for å øke forventet levealder for pasienter (Athif Ilyas et al, 2017). PETER C. GØTZSCHE, professor, dr.med., Rigshospitalet skriver «(S)amlet set er psykofarmaka den tredjehyppigste dødsårsag i vestlige lande, efter hjerte-kar-sygdomme og kræft» .I 'Dødelig psykiatri og organiseret benægtelse' (2015) (på norsk) skriver P. Gøtzsche: "Jeg mener, vi kan reducere vort nuværende forbrug af psykofarmaka med 98 % og samtidig forbedre folks mentale sundhed og overlevelse."
«Open dialogue» terapi metode bruker minimal medisinering og har ca. 80% «revovery» (bedring som tillater å komme tilbake til familie og jobb) (6, 11).
Det underkommuniseres at ca. 60% av schizofreni pasienter kan oppnå bedring og recovery uten antipsykotika.
Antipsykotika ble i 50 årene ansett å innlede en revolusjon i psykiatrien som penecellin gjorde i medisinen. 29.12.2015 oppsummerer vitenskapsjournalist Robert Whitaker 60 års forskning om antipsykotika basert på en ny studie av Nancy Sohler et al. 2016 slik: «Psychiatry’s Evidence Base For Antipsychotics Comes Crashing to the Ground.» (1)
Nancy Sohler et al. skriver 2016: «For many years, this (...)clinicians’ belief in the need for long-term use of antipsychotic medications strong (Lehmann, 1966) that it has been impossible to design a sound observational study to address the question of efficacy or harm ... (O)ur study also could not conclusively evaluate whether long-term antipsychotic medication treatment results in better outcomes on average. We believe the pervasive acceptance of this treatment modality has hindered rigorous scientific inquiry that is necessary to ensure evidence-based psychiatric care is being offered.» Troen var så stor at evidensen for vedlikeholdsmedisinering med antipsykotika mangler (2).
Det har blitt stilt spørsmål om økt medikamentbruk av nevroleptika og antidepressiva og økt uføretrygd har en sammenheng: Whitaker: Causation, Not Just Correlation: Increased Disability in the Age of Prozac
5 FN komiteer har kritisert at Norge har krenket sine folkerettslige forpliktelser med det høyeste bruk av tvang i Europa. Special Rapporteur on Torture Juan E Méndez uttalte 4. mars 2013: "States should impose an absolute ban on all forced and non-consensual medical interventions...» The Committee on the Rights of Persons with Disabilities emphasizes full respect for legal capacity, the absolute prohibition of involuntary detention based on impairment and the elimination of forced treatment (see A/HRC/34/32)
UN Working Group on Arbitrary Detention, Special Rapporteur on Rights of Persons with Disabilities, Special Rapporteur on Health issue Urgent Appeal to Norway on forced treatment/hospitalization expressing “grave concern”, ref. UA Norway 1/2017 (12). Brevet er veldig sterkt på den øyeblikkelige plikten til å "avbryte disse praksisene" pga. konvensjonen om rettighetene til mennesker med nedsatt funksjonsevne (CRPD), og er basert på den internasjonale konvensjonen om sivile og politiske rettigheter (SP), konvensjon om økonomiske, sosiale og kulturelle rettigheter (ØSK) og konvensjonen mot tortur (TK), i tillegg til CRPD selv. Det er viktig som en utvikling mot effektive rettsmidler, samt at det styrker tolkningen av SP, ØSK og TK i tråd med CRPD.
Artikkelen «Medisinfrie sykehusposter – et kunnskapsløst tiltak» i Tidsskrift Norske Legeforening Nr. 6, 28. februar 2017 inneholder ikke forskningsmessig dokumentasjon som tilsier at nytten av tvangsmedisinering er så stor at denne «absolute ban» kan overstyres.
Hvorfor fortsetter tvangsmedisinering for pasienter som gir uttrykk for at det opplevelses som «forferdelig», «grusomt», og «tortur»? (Sivilombudsmannens forebyggingsenhet mot tortur 7.-9. september 2015)
I Island ble beltesengene av psykiater Helgi Tómasson avskaffet i 1933 (pga. «vold avler vold» Tidsskr Nor Legeforen No. 13, 1. juli 2011 131:1316-8). Suksess med å løsne beltene ved Lovisenberg sykehus: Det som i 2012 var beltelegging i gjennomsnittlig 5, 5timer, var i 2014 redusert til åtte minutter fastholdning. Hvorfor fortsetter beltelegging i Notge?
15 år med intensjoner og handlingsprogrammer å redusere tvang mislyktes. Det finnes erfaringer med at tvangsbehandling ble forbudt: Martin Winkler. Germany without Coercive Treatment in Psychiatry—A 15 Month Real World Experience. Så det er mulig å forby tvangsmedisinering. Dermed er psykiatrien nødt til å opprette medisinfri behandling for pasienter som nekter å ta medisiner.
Allikevel opprettholder museumsvokterne gamle myter og ignorer ny kunnskap og forskning angående langtidsvirkningene av antipsykotika. Det er feil at det store flertall har nytte angående bedre funksjonsevne. Tvert imot svekker langvarig bruk av antipsykotika recovery betydelig. Der er uforståelig at Open dialogue metoden med drastisk mindre antipsykotika, men 80% recovery avvises til fordel for tradisjonell medisinering med "(b)etween 9 and 21% of service users with FEP achieve clinical recovery (Jaaskelainen et al., 2013)" se artikel av TIPS (Tidlig intervensjon ved psykose) "Antipsychotic treatment: experiences of fully recovered service users".
Effekten av fysisk aktivitet for diagnosen schizofreni er dokumentert (Gorczynski P, Faulkner, G 2010). Morrison et al. 2012 konkluderer «A response rate analysis found that 35% and 50% of participants achieved at least a 50% reduction in PANSS total scores by end of therapy and follow-up respectively» dette tilsvarer NNT=2 med hjelp av kognitive terapi, dvs. at bare 2 pasienter som må behandles for at en ekstra pasient skal oppnå bedring. Med antipsykotika er det 6 ifølge Leucht et al. 2009. Morrison et al 2014 viser i “Cognitive therapy for people with schizophrenia spectrum disorders not taking antipsychotic drugs: a single-blind randomised controlled trial.” at kognitiv terapi reduserer symptomene betydelig og anbefales. Jauhar et al 2014 «Cognitive-behavioural therapy for the symptoms of schizophrenia: systematic review and meta-analysis with examination of potential bias» viser terapeutisk effekt. Både Rathod S et al 2010 og Swati et al 2011 viser evidens av kognitiv terapi for schizofreni. Dette illustrerer Klingbergs poeng at kognitiv terapi har ingen evidensproblem men et implementeringsproblem (9).
Røssberg og de andre museumsvoktere har fått mesteparten av denne informasjon før men fortsetter sitt korstog.
I konferansen 8.2.17 «Hva er kunnskapsgrunnlaget for behandling med eller uten bruk av psykofarmaka? kom tydelig fram at en kunnskaps- og forskningsbasert avvikling av nåværende psykiatriens helseskadelige overmedisinering til fordel for evidensbasert helsefremmende praksis er mulig og nødvendig.
Anne-Kari Torgalsbøen skriver at brukermedvirkning forutsetter valgfrihet: Motstanden knyttet til medisinfrie alternativer i behandlingen av psykoselidelser fremstår som et gufs fra den paternalistiske psykiatri – en tid verken pasienter eller fagfolk ønsker seg tilbake til.
Sami Timimi. International Journal of Clinical and Health Psychology. Volume 14, Issue 3, September–December 2014, Pages 208–215 No more psychiatric labels: Why formal psychiatric diagnostic systems should be abolished. https://doi.org/10.1016/j.ijchp.2014.03.004
[Oversendt til Ingrid Melle, Jan Olav Johannessen som er ansvarlig for psykoseretningslinjene: Når dere selv skriver at evidens for vedlikeholdsbehandling mangler må dere oppdatere den "Nasjonal faglig retningslinje for utredning, behandling og oppfølging av personer med psykoselidelser"]
Oppfølging:
Peter C. Gøtzsche. Professor, dr.med. Det Nordiske Cochrane Center Rigshospitalet, København: Medicinfri psykiatri er veldokumenteret og tvangsmedicinering skal afskaffes
Morrison et al 2014: Cognitive therapy for people with schizophrenia spectrum disorders not taking antipsychotic drugs: a single-blind randomised controlled trial. https://www.ncbi.nlm.nih.gov/pubmed/24508320/
Referanse A: Artikler med støtte til medisinfri behandling;
Peter C. Gøtzsche. Professor, dr.med. «Medicinfri psykiatri» Tidsskrift for Den norske legeforening. https://tidsskriftet.no/2017/05/kommentar/medicinfri-psykiatri
Konferansen på Litteraturhuset 8. februar 2017 kl 17-21. Hva er kunnskapsgrunnlaget for behandling med eller uten bruk av psykofarmaka? Kunnskaps- og forskningsbasert avvikling av nåværende helseskadelige overmedisinering i psykiatrien til fordel for evidensbasert helsefremmende praksis
Robert Whitaker. Cognitive Therapy (CT) Found Effective in Unmedicated Psychotic Patients. Schizophrenia patients off meds respond well to CT https://www.psychologytoday.com/blog/mad-in-america/201112/cognitive-therapy-found-effective-in-unmedicated-psychotic-patients-and (ref. Morrison AP et al. 2012)
Klingberg S, Wittorf A. Evidencebased psychotherapy for schizophrenic psychosis. Nervenarzt 2012; 83: 907-918. https://www.ncbi.nlm.nih.gov/pubmed/22733380
Morrison AP, Hutton P, Wardle M et al.
Psychological Medicine. Volume 42, Issue 5 May 2012, pp. 1049-1056.
Cognitive
therapy for people with a schizophrenia spectrum diagnosis not
taking antipsychotic medication: an exploratory trial. Psychol
Med 2012; 42: 1049 – 56
https://www.ncbi.nlm.nih.gov/pubmed/21914252?dopt=Abstract
The British Psychological Society (BPS) 2014: Understanding psychosis and schizophrenia. Psychological therapies – talking treatments such as Cognitive Behaviour Therapy (CBT) – are very helpful for many people. In the UK, the National Institute for Health and Care Excellence recommends that everyone with a diagnosis of psychosis or schizophrenia should be offered talking therapy. However most people are currently unable to access it and we regard this situation as scandalous.
Anne-Kari Torgalsbøen: Brukermedvirkning forutsetter valgfrihet: Motstanden knyttet til medisinfrie alternativer i behandlingen av psykoselidelser fremstår som et gufs fra den paternalistiske psykiatri – en tid verken pasienter eller fagfolk ønsker seg tilbake til. http://psykologtidsskriftet.no/index.php?seks_id=468633&a=4 (Harrow, M. & Jobe, T.H. (2007), Torgalsbøen A.K. & Rund, B.R. (2010), Torgalsbøen, A.K. (2012) )
PsychRights.org har samlet mer enn 40 artikler om «Effective Non-Neuroleptic Treatment»: http://psychrights.org/research/Digest/Effective/effective.htm
Paul Gorczynski, Guy Faulkner. Cochrane Database of Systematic Reviews. Exercise therapy for schizophrenia https://www.ncbi.nlm.nih.gov/pubmed/20464730
Åpent brev til Helsedirektoratet: Medikamentfri behandling som avvikling av nåværende helseskadelige overmedisinering i psykiatrien til fordel for evidensbasert helsefremmende praksis http://wkeim.bplaced.net/files/antipsykotika.html (ref. Lepping P et al. 2011, Hopper K. et al 2007, Lambert MJ 2010, Harrow, M. & Jobe, T.H. (2007), Wunderink L et al 2013, Klingberg et al. 2012)
Tomi Bergström, Jaakko Seikkula et al. 2018 sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. 97,3 % av CG gruppen bruker antipsykotika på et eller annet tidspunkt. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling etter 19 år halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD.
Referanser med studier som benyttes i parentes:
Vitenskapsjournalist Robert Whitaker oppsummerer 60 års forskning om antipsykotika slik: «Psychiatry’s “evidence base” for long-term use of these drugs does not exist» https://www.madinamerica.com/2015/12/timberrr-psychiatrys-evidence-base-for-antipsychotics-comes-crashing-to-the-ground/
Nancy Sohler et al. Weighing the Evidence for Harm from Long-term Treatment with Antipsychotic Medications, A Systematic Review. Am J Orthopsychiatry. 2016; 86(5): 477–485. doi: 10.1037/ort0000106 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4907881/
Medisinsk redaktør i Tidsskrift for Den norske legeforening Nr. 6, 21. mars 2017. Psykiatriens indre konflikter eksponert: Diskusjonen om medisinfrie tilbud innen psykisk helsevern handler om hva psykiatri er – og hva det bør være. http://tidsskriftet.no/2017/03/fra-redaktoren/psykiatriens-indre-konflikter-eksponert (ref. Morrison AP et al. 2012, Leucht S. et al. 2009)
Robert Whitaker. The Door to a Revolution in Psychiatry Cracks Open. A MIA Report: Norway's Health Ministry Orders Medication-Free Treatment (pdf) https://www.madinamerica.com/2017/03/the-door-to-a-revolution-in-psychiatry-cracks-open/
Erfaringskompetanse.no 2012:3. Tvang i psykisk helsevern Ansatte og misfornøyde brukeres ulike oppfatninger: http://www.erfaringskompetanse.no/wp-content/uploads/2015/08/Tvang-i-psykisk-helsevern.pdf
Robert Whitaker. Rethinking Antipsychotics. This is a video that shows Robert Whitaker’s talk and pdf file of his overheads at the House of Literature the 8’th of february 2017. Hva er kunnskapsgrunnlaget for behandling med eller uten bruk av psykofarmaka? http://www.stiftelsenhumania.no/2017/02/20/rethinking-antipsychotics-robert-whitaker/
Robert Whitaker. Harrow + Wunderink + Open Dialogue = An Evidence-based Mandate for A New Standard of Care https://www.madinamerica.com/2013/07/harrow-wunkerlink-open-dialogue-an-evidence-based-mandate-for-a-new-standard-of-care/ (ref. Harrow, M. & Jobe, T.H. (2007), Jaakko Seikkul et al. 2011,)
Sami Timimi: Tidsskrift for Den norske legeforening. The option of drug-free/drug withdrawal is the minimum. Neuroleptics are highly toxic drugs that cause a variety of physical harms, many of them permanent. http://tidsskriftet.no/2017/04/kommentar/option-drug-freedrug-withdrawal-minimum-all (ref. Lepping P et al. 2011, Hopper K. et al 2007, Lambert MJ 2010, Harrow, M. & Jobe, T.H. (2007), Wunderink L et al 2013, Klingberg et al. 2012)
Does long term use of psychiatric drugs cause
more harm than good?
Yes - Peter C Gøtzsche:
Psychiatric
drugs are responsible for the deaths of more than half a million
people aged 65 and older each year in the Western world, as I show
below. Their benefits would need to be colossal to justify this, but
they are minimal. Overstated benefits and understated deaths
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4707562/
Prof Peter Gøtzsche: ‘Psychiatric drugs… third major killer after heart disease and cancer’ http://cepuk.org/2015/09/15/daily-mail-psychiatric-drugs-third-major-killer-heart-disease-cancer-says-prof-peter-gotzsche/
Jaakko Seikkula , Birgitta Alakare & Jukka Aaltonen.Journal. Psychosis Psychological, Social and Integrative Approaches. Volume 3, 2011 - Issue 3 The Comprehensive Open-Dialogue Approach in Western Lapland: II. Long-term stability of acute psychosis outcomes in advanced community care http://www.tandfonline.com/doi/abs/10.1080/17522439.2011.595819
UN Working Group on Arbitrary Detention, Special Rapporteur on Rights of Persons with Disabilities, Special Rapporteur on Health issue Urgent Appeal to Norway on forced treatment/hospitalization (ref. UA Norway 1/201): https://spcommreports.ohchr.org/TMResultsBase/DownLoadPublicCommunicationFile?gId=22955
Scientific Symposium. Pharmaceuticals – risks and alternatives. The 15th of October 2016 in Gothenburg, Sweden. Jaakko Seikkula, Professor of Psychotherapy, Clinical Psychologist, Finland. Naturalistic study designs for developing the system to reduced medication http://extendedroom.org/en/scientific-symposium/